CHE COS’È?
I coronavirus costituiscono una famiglia di virus molto numerosa alla quale appartengono ceppi che circolano negli animali, come cammelli, gatti e pipistrelli, e ceppi in grado di colpire l’uomo. Di questi ultimi ne sono noti sei: quattro hanno causato sintomi simili a quelli di un raffreddore, mentre due hanno provocato la Sars (Severe Acute Respiratory Syndrome), che ha colpito tra il 2002 e il 2003, e la Mers (Middle East Respiratory Syndrome), emerso nel 2015.
In condizionali normali i coronavirus vivono perfettamente adattati nell’organismo degli animali selvatici, primi fra tutti i pipistrelli della frutta. Per adattarsi a un organismo molto diverso, come quello umano, devono compiere una serie di passaggi, ognuno dei quali corrisponde a un cambiamento nelle loro caratteristiche. A facilitare questa trasformazione è l’incontro con un altro coronavirus, un loro simile che si e’ adattato a un organismo diverso dai pipistrelli.
Per esempio nel 2002 lo zibetto è diventato il laboratorio naturale in cui il coronavirus dei pipistrelli si è ricombinato con quello di questi piccoli mammiferi, dando origine al virus della Sars; il virus responsabile della pandemia di influenza del 2009 era un mosaico composto da parti di virus suino, parti di virus aviario e parti di virus umano, e e nel 2015 il virus della Mers era passato dai pipistrelli ai cammelli e poi all’uomo. In tutti i casi durante questi passaggi il virus muta e lungo questa strada puo’ assumere caratteristiche che gli permettano di aggredire l’uomo. Quando questo accade il virus ha fatto il cosiddetto “salto di specie”.
Il mix genetico nato dall’incontro di due virus tipici del mondo animale genera un virus con recettori che gli permettono di aggredire le cellule del sistema respiratorio dell’uomo.
Al momento i principali indiziati come serbatorio per la ricombinazione del coronavirus sono due specie di serpenti e il pangolino, un piccolo mammifero simile a un formichiere e a rischio di estinzione e cacciato di frodo.

Un pangolino (fonte: Valerius Tygart)
Il nuovo virus è indicato con la sigla 2019-nCoV, che sta per ‘nuovo coronavirus’ individuato nel 2019. La sua sequenza genetica è stata rapidamente completata in Cina fin dal 10 gennaio è stata pubblicata sulle banche dati genetiche Gisaid e Genbank, liberamente accessibili ai ricercatori di tutto il mondo.
Da allora sono state pubblicate decine e decine di sequenze genetiche. E’ stato un passo di importanza fondamentale perché conoscere la mappa genetica del virus significa avere indicazioni preziose per mettere a punto test diagnostici e il vaccino. La mappa genetica permette inoltre di studiare il virus e perfino di riprodurlo in laboratorio, interamente o in parte, come è avvenuto negli Stati Uniti e in Italia, presso l’Università di Padova.
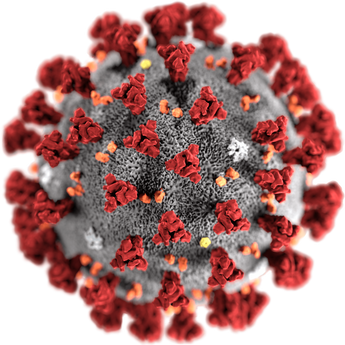
Rappresentazione grafica del coronavirus (fonte: CDC/ Alissa Eckert, MS; Dan Higgins, MAM)
COME SI TRASMETTE?
Il virus 2019 n-CoV puo’ essere trasmesso anche da persone che, pur avendo gia’ l’infezione, non mostrano di avere sintomi. E’ emerso dalla ricostruzione della prima storia di contagio all’interno di un piccolo gruppo familiare riportata sulla rivista The Lancet, dalla quale emerge che un bambino di dieci anni aveva il virus ed era stato quindi in grado di trasmetterlo pur non avendo i sintomi caratteristici dell’infezione.
L’articolo pubblicato su The Lancet, firmato da microbiologi e infettivologi dell’universita’ di Shenzen coordinati da Jasper Fuk-Woo Chan suggerisce in effetti che “la trasmissione del virus 2019 n-CoV da persona a persona e’ possibile, cosi’ come la diffusione in altre citta’ per mezzo dei voli aerei”. Rileva inoltre che rari casi di trasmissione asintomatica erano stati segnalati anche nella Sars, l’infezione da coronavirus emersa nel 2002-2003 e che nel caso del virus 2019 n-CoV potrebbero essere “una possibile fonte di trasmissione dell’epidemia”. Per questo gli autori della ricerca rilevano che , “sarebbero necessarie ulteriori ricerche sui casi asintomatici” ed “e’ cruciale isolare i pazienti, tracciare e mettere in quarantena i contatti prima possibile”.
Quelli pubblicati su The Lancet sono dati che confermano che il virus 2019 n-CoV si comporta come tutti gli altri virus, ha detto all’ANSA la virologa Ilaria Capua, che nell’Universita’ della Florida dirige il Centro di eccellenza dedicato alla ‘One Health’, che unifica i temi della salute umana, animale e ambientale. I dati, ha aggiunto, “si riferiscono agli esami con tamponi faringei fatti in un numero limitato di pazienti” e indicano che “uno di essi era positivo al virus anche dieci giorni prima della comparsa sintomi”, mentre gli altri piu’ o meno una settimana prima: “un periodo di incubazione normale per i virus”. Questo, rileva, “conferma che questo virus si comporta come tutti gli altri virus”, anche se “e’ ovvio che sono necessari dati addizionali in quanto uno studio condotto solo su sei pazienti ha delle limitazioni”.
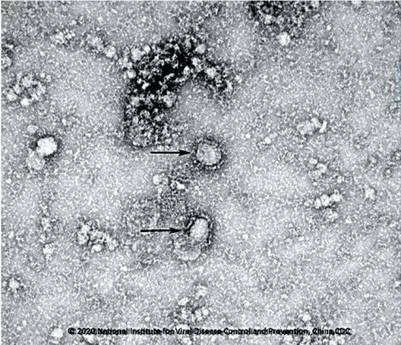
Particelle del coronavirus 2019-nCoV isolate in un paziente (fonte: NMDC/China CDC)
QUALI SONO I SINTOMI?
Febbre e congiuntivite sono i sintomi piu’ comuni dell’infezione da coronavirus 2019-nCoV, mentre sintomi tipici delle malattie respiratorie, come raffreddore e tosse possono comparire in un secondo momento: e’ quanto emerge dalla prima pubblicazione che descrive in modo sistematico il modo in cui si manifesta l’infezione, pubblicata sul Journal of the American Medical Association (Jama).
La ricerca e’ stata coordinata dall’Universita’ di Wuhan, la citta’ nella quale sono emersi i primi casi di infezione, ed e’ stata condotta su 138 pazienti ricoverati nell’ospedale Zhongnan. “E’ il primo studio comprensivo che descrive in dettaglio i sintomi”, ha commentato Andrea Crisanti, ordinario di Malattie infettive dell’Universita’ di Padova.
“La congiuntivite e l’arrossamento degli occhi e’ ima manifestazione collaterale, ma abbastanza comune”, ha detto ancora l’esperto riferendosi ai sintomi dell’infezione da coronavirus 2019-nCoV, che viene indicata con la sigla Ncip, acronimo che sta per polmonite da infezione da nuovo coronavirus.
La ricerca pubblicata su Jama indica che la febbre e’ il sintomo piu’ comune, rilevato in 136 dei 138 pazienti analizzati, pari al 98,6%); il senso di affaticamento e’ stato rilevato in 96 pazienti (69,6%). Meno frequente la tosse secca, presente in 82 pazienti (59,4%), seguita da dolori muscolari (48 pazienti, pari al 34,8%) e affanno (43 pazienti, pari al 31,2%). Molto meno frequenti sono invece mal di testa, capogiro, dolori addominali, diarrea, nausea e vomito.
“I dati suggeriscono che e’ avvenuta una rapida trasmissione dell’infezione da uomo a uomo”, osservano gli autori della ricerca, dalla quale emerge che il tasso di trasmissione e’ pari a 2,2, vale a dire che ogni persona con l’infezione da coronavirus puo’ contagiarne altre due.
Coronavirus (fonte: CDC)
COME SI FA LA DIAGNOSI?
Termometro, tampone faringeo e test per estrarre il materiale genetico del virus: sono queste le tre tappe sulle quali si basa la diagnosi dell’infezione da coronavirus 2019-nCoV.
Il termometro e’ la prima linea, dal momento che la febbre e’ il sintomo piu’ comune dell’infezione. Puo’ essere anche lieve e non accompagnata dai sintomi tipici delle malattie respiratorie, come raffreddore e tosse.
Il tampone faringeo e’ la seconda tappa nell’eventuale diagnosi del coronavirus e consiste nel prelevare campioni di fluido dalla mucosa della faringe con l’aiuto di un bastoncino alla cui estremita’ di trova un tampone in cotone. L’obiettivo e’ verificare se nel muso sono presenti particelle del virus. “Il tampone e’ soltanto un metodo per prelevare il materiale biologico”, spiega Andrea Crisanti, ordinario di Malattie infettive dell’Universita’ di Padova.
Il muco prelevato per mezzo del tampone viene quindi analizzato per estrarre il materiale genetico del coronavirus. Se nessuna traccia del virus viene rilevata il test e’ negativo, ma va comunque ripetuto. “Una sola risposta negativa – rileva Crisanti – non e’ sufficiente”.
Nello stesso campione si cercano inoltre tracce di altri virus, come quelli responsabili dell’influenza stagionale. “Questo passaggio e’ necessario perche’ i sintomi dell’infezione da coronavirus sono aspecifici”: sono molto simili, per esempio, a quelli della comune influenza e i test devono poter scartare ogni ipotesi.
Nel caso in cui il test riveli la presenza di materiale genetico del coronavirus si utilizzano sonde molecolari per riuscire a moltiplicarlo e ad analizzarlo.
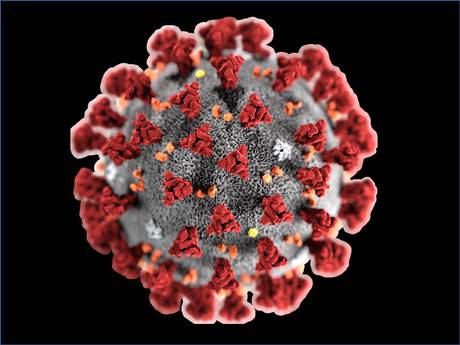
Rappresentazione grafica del coronavirus 2019-nCoV (fonte: CDC/ Alissa Eckert, MS; Dan Higgins, MAM)
ESISTONO FARMACI E UN VACCINO PER COMBATTERLO?
Si fa il possibile e questo al momento significa lavorare su vecchi farmaci, nati molti anni fa per combattere virus aggressivi come l’Hiv responsabile dell’Aids, ma una vera e propria cura e’ ancora lontana. Parte intanto la corsa internazionale al vaccino. “In una situazione cosi’ critica si lavora con quello che si ha”, ha detto all’ANSA l’esperto di malattie infettive Massimo Galli, dell’Universita’ di Milano e primario dell’ospedale Sacco.
“Attualmente non esistono farmaci specifici contro il nuovo coronavirus e si sta verificando la possibilita’ di utilizzare vecchi farmaci nati per combattere altri virus”, ha proseguito Galli. E’ il caso della combinazione di farmaci annunciata da Li Lanjuan, della Commissione cinese per la Sanita’ e la Medicina, ultima arrivata di almeno una trentina di terapie, tra antivirali, sostanze naturali biologicamente attive e medicine tradizionali cinesi.
Il primo farmaco della combinazione, sperimentata solo in vitro, si chiama Abidol e’ utilizzato contro i piu’ comuni virus del tipo A e B dell’influenza stagionale; il secondo si chiama Darunavir e disattiva l’enzima del virus Hiv chiamato proteasi, impedendo l’infezione. “C’e’ da dire pero’ – ha rilevato Galli – che la proteasi del virus Hiv e’ molto lontana da quella del coronavirus”. In generale, ha aggiunto, la capacita’ d’azione di questi farmaci “e’ modesta, ma puo’ capitare il fenomeno favorevole per cui qualcosa funzioni. Ci si prova”. Somministrazione all’uomo e’ comunque possibile perche’ tutti in passato hanno superato i test sulla tossicita’.
Nella letteratura scientifica, ha osservato ancora l’esperto, sono riportati test su combinazioni di vecchi antivirali contro il coronavirus della Mers, responsabile di un’epidemia nel 2015, “ma si tratta di lavori che non sono andati oltre le prove in vitro e su animali. Si e’ provata, per esempio, la combinazione di vecchi farmaci anti-Hiv, come lopinavir e ritonavir, entrambi inibitori della proteasi utilizzati contro il virus Hiv, in associazione con l’interferone B”. Si tenta anche con la clorochina finora utilizzata contro la malaria.
E’ poi al nastro di partenza in Cina una sperimentazione di fase 3, condotta cioe’ su una grande numero di persone, per verificare l’efficacia dell’antivirale remdesivir, sperimentato in passato in vitro e nei topi contro i virus Ebola e Nipha. Prosegue intanto la corsa al vaccino e, mentre grandi e piccole aziende farmaceutiche si stanno organizzando, la collaborazione internazionale Cepi (Coalition for Epidemic Preparedness Innovations) ha fissato per il 14 febbraio il termine per presentare progetti: la gara, bandita in accordo con l’Organizzazione Mondiale della Sanita’ (Oms), e’ aperta ad aziende e centri di ricerca.
Quanto al vaccino, è ancora vivo il ricordo della Sars, quando il vaccino e’ stato ottenuto in tempi rapidissimi e non si riusci’ a utilizzare poiche’ l’emergenza fini’ rapidamente. Avere a disposizione l’informazione genetica alla base del nuovo coronavirus e’ fondamentale, ha osservato Rino Rappuoli, chief scientist e head of external R&D dell’azienda GSK vaccine.
“Fin dai tempi della Sars – ha aggiunto – sappiamo che bisogna prendere uno dei geni che codificano le proteine di superficie del virus e su questa base di puo’ cominciare a lavorare su un vaccino”. Che si tratti di vaccini basati su particelle ricombinanti, simili a quelle del virus ma non infettive, oppure di vaccini a Rna, “la tecnica per ottenerli è rapidissima, tanto che si possono fare in una settimana”, ha detto ancora l’esperto, rilevando che la tecnologia da sole non basta: bisogna considerare le necessarie autorizzazioni nazionali e internazionali.
Fra le altre tecniche per ottenere rapidamente un vaccino una e’ quella utilizzata contro il virus responsabile della febbre emorragica di Ebola: “si puo’ prendere un vettore virale e inserire al suo interno un gene sintetico del virus che si vuole combattere”, ha detto ancora Rappuoli. Avere la sequenza genetica del virus significa inoltre poter ottenere strumenti molto specifici per la diagnosi, “che possono aiutare a controllare se il virus si sta espandendo nel mondo”; conoscere le proteine che aiutano il virus a replicarsi vuol dire anche “poter lavorare su farmaci antivirali specifici” e capire “se contro il virus sono efficaci farmaci gia’ esistenti: questa e’ la prima cosa da fare”.














